产后42天早期盆底康复对盆底功能障碍预防的超声评估
闫冰,孙涟漪,陶久志
上海市嘉定区妇幼保健院 影像科,上海 201800
[摘 要]目的 探讨超声在评估产后42 d盆底康复中的应用价值。方法 选取124例初产妇作为研究对象,随机分为两组,观察组(61例)于产后42 d进行盆底康复治疗,对照组(63例)采取一般的健康教育措施。分别于产后42 d和产后3个月采用彩色多普勒超声诊断仪进行评估,比较两组产妇的超声相关参数及康复效果。结果 产后3个月,观察组的膀胱颈下降值(BND)、静止期膀胱尿道后角(PUVA-R)、压力期膀胱尿道后角(PUVA-S)、尿道膀胱连接部移动度(UVJ-M)等指标均明显小于对照组(P<0.05),而观察组的膀胱颈至耻骨联合下缘的垂直间距(BSD-S)、I类肌纤维肌力、II类肌纤维肌力则明显大于对照组(P<0.01)。观察组产后3个月的BND、PUVA-R、PUVA-S及UVJ-M均比产后42 d明显减小(P<0.05),而盆底肌力(I、II类肌纤维肌力)均较产后42 d明显增大(P<0.01)。结论 产妇产后42 d进行早期盆底康复治疗,可有效提高盆底功能,预防产后尿失禁及盆腔器官脱垂的发生,而彩色多普勒超声则可有效评估盆底功能。
[关键词]彩色多普勒超声;盆底康复;盆底功能障碍;盆底肌力
盆底功能障碍是严重影响女性日常生活的常见疾病,包括尿失禁、粪失禁及盆腔器官脱垂,其中以尿失禁最为常见[1]。妊娠分娩对女性盆底肌肉的损伤包括:① 机械因素导致的骨盆底肌肉损害;② 阴部的神经受损促使神经损害或神经萎缩,导致骨盆肌肉损害;③ 产科因素(分娩次数、第二产程、胎儿体重、胎儿头围、会阴裂伤)导致尿道横纹肌部分去神经化和盆底肌肉损伤,从而产生盆底功能障碍[2]。产后42 d是盆底康复的最佳时机,产妇产后42 d回医院复查,如果在此时进行治疗,可在产假期内完成康复疗程,依从性较好。女性盆底结构较为复杂,评价盆底结构较为困难,而三维超声的发展和运用使盆底功能评估成为了可能[3]。本研究对61例初产妇实施产后42 d早期盆底康复治疗,采用经阴道口超声检测超声相关参数,同时以63例未实施康复治疗的初产妇作为对照,探讨超声测量参数在临床诊断治疗中的作用和意义,现将结果报告如下。
1 资料与方法
1.1 研究对象
选取2013年8月~2014年12月在我院经阴道分娩的产后42 d复查的初产妇124例。入选标准:年龄18~35岁,单胎足月顺产,盆底肌力测评≤Ⅲ级,体重指数<29 kg/m2,新生儿体重2500~4000 g。排除标准:急产、产程过长者,既往泌尿系统感染者,有肾脏疾病、急性生殖系统炎症及盆腔手术史者。依据是否进行产后早期盆底康复治疗分为对照组和观察组。由表1可知,两组产妇在年龄、体重指数、胎儿体重、出生孕周等方面均无统计学差异(P>0.05)。
表1 两组产妇的一般资料比较(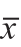 ±s)
±s)
1.2 治疗方法
对照组只给予常规指导及一般产后健康教育,不做训练,待自然恢复。观察组则进行盆底康复治疗,使用PHENIX神经肌肉刺激治疗仪进行盆底康复治疗:生物反馈、电刺激、盆底肌训练。治疗刺激的最大电流强度以患者有刺激感觉而无疼痛感为准。依据生物反馈信号主动调整收缩部位、力度等。治疗原则:产后42 d盆底肌力测评≤Ⅲ级,一次30 min,每周2次,一个疗程10次。患者盆底肌肉收缩持续0 s肌力为0级,持续1 s肌力为Ⅰ级,持续2 s肌力为Ⅱ级,持续3 s肌力为Ⅲ级,持续4 s肌力为Ⅳ级,持续≥5 s肌力为Ⅴ级。
1.3 检查方法
使用彩色多普勒超声诊断仪(GE730),5~9 MHz腔内探头。适度充盈膀胱,取膀胱截石位,将阴道探头外覆避孕套,置于阴道口及尿道外口正下方,经阴道口扫查矢状面,观察耻骨联合、膀胱、膀胱颈、尿道、阴道等盆腔脏器。以耻骨联合下缘为参照点,分别在静息状态及压力状态(最大Valsalva动作时)下观察膀胱颈及尿道内口,并测量以下内容:膀胱颈至耻骨联合下缘的垂直间距(Bladder Necksymphyseal Distance,BSD),-R为静息状态下的值如(BSDR),-S为压力状态下的值如(BSD-S),下同;膀胱尿道后角(Posterior Urethrovesical Angle,PUVA),即膀胱后壁与近端尿道之间的夹角;尿道膀胱连接部移动度(Mobility of Urethrovesical Junction,UVJ-M),即在安静状态下,图像上标记尿道膀胱连接部(UVJ)的位置,然后嘱患者做Valsalva动作,观察UVJ的移动距离。膀胱颈下降值(Bladder Neck Descent,BND)>1.5 cm或UVJ-M>1.0 cm,提示膀胱颈活动度增高;BND=(BSD-R-BSD-S)。两组产妇产后42 d均进行一次超声检查,观察组治疗结束后复查,对照组在同一时间内复查B超。
1.4 统计学分析
采用SPSS 20.0软件对数据进行处理,计量资料以均值±标准差(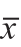 ±s)表示,组间比较采用t检验,治疗前后的组内比较采用配对t检验,以P<0.05为差异有统计学意义。
±s)表示,组间比较采用t检验,治疗前后的组内比较采用配对t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 产后3个月各指标比较
产后3个月,观察组的BND、静止期膀胱尿道后角(PUVA-R)、最大压力期膀胱尿道后角(PUVA-S)、UVJ-M等指标均明显小于对照组(P<0.05),而观察组的BSD-S、I类肌纤维肌力、II类肌纤维肌力则明显大于对照组(P<0.01)(表2)。对照组与观察组产后3个月的超声图像,见图1。对照组膀胱颈下降2.2 cm,而观察组膀胱颈下降1.46 cm;对照组压力状态下的膀胱尿道后角明显大于观察组。观察组膀胱颈下降值以及膀胱尿道后角(Valsalva动作后)均明显小于对照组,这说明经过盆底康复治疗的产妇盆底功能明显优于未经盆底康复治疗的对照组。
表2 两组产妇产后3个月的各指标比较分析结果(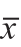 ±s)
±s)
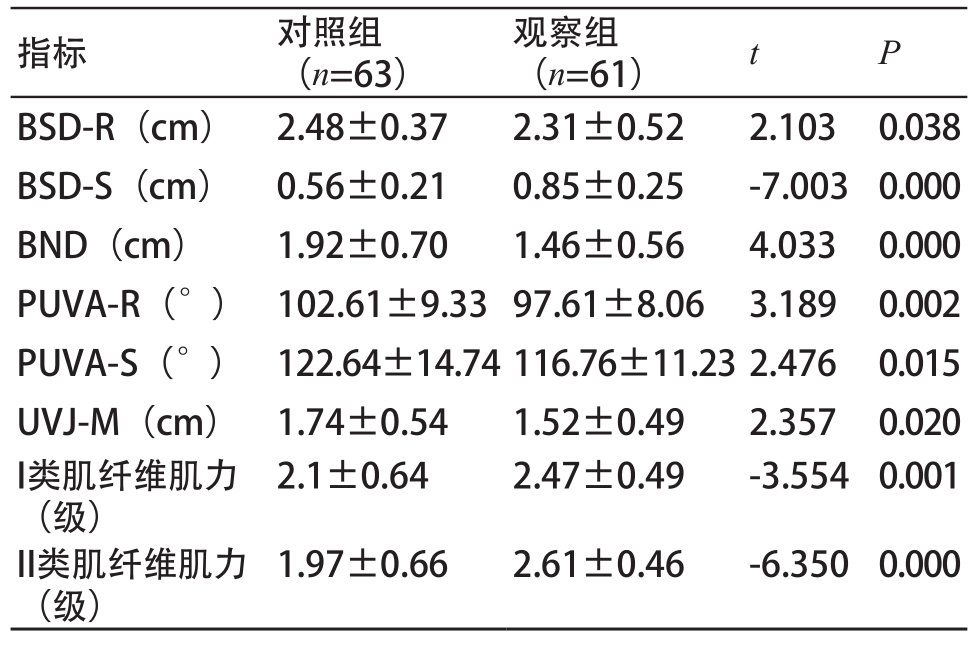
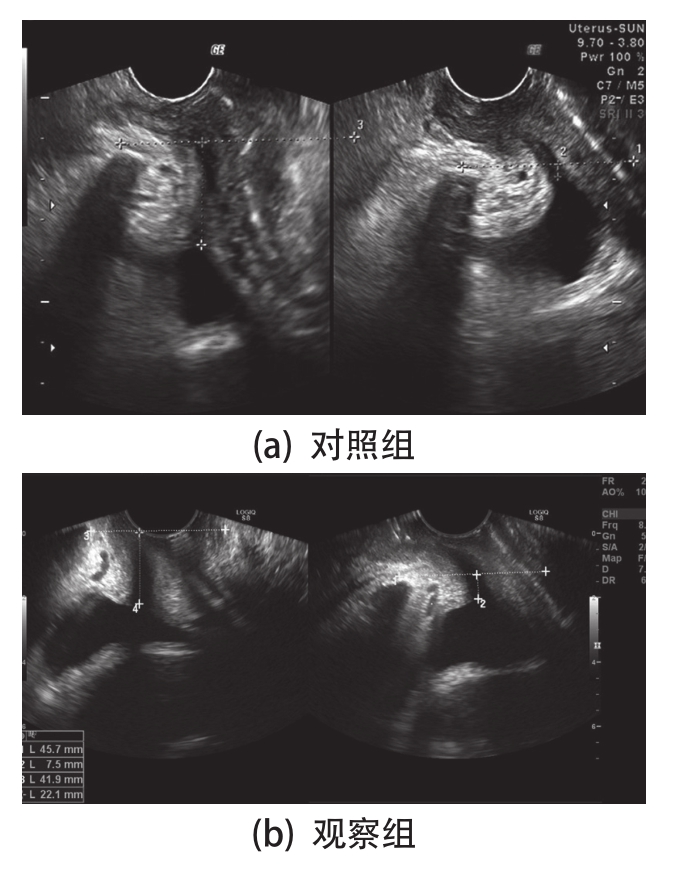
图1 产后3个月超声图像
注:(a)和(b)中,左图均为静息状态超声图像,右图均为Valsalva动作后的超声图像。
2.2 观察组产后3个月与产后42 d各指标比较分析
观察组产后3个月的BND、PUVA-R、PUVA-S及UVJ-M均比产后42 d明显减小(P<0.05),而盆底肌力(I、II类肌纤维肌力)均较产后42 d明显增大(P<0.01),见表3。
表3 观察组产后3个月与产后42 d各指标比较分析结果( ±s)
±s)

3 讨论
由于妊娠、分娩等因素导致的前腔室功能障碍性疾病主要包括压力性尿失禁和盆腔脏器官的脱垂,是由于盆底支持结构如盆底肌、盆底结缔组织薄弱受损,支持功能下降导致[4]。经阴道口二维超声可在静息及压力状态(最大Valsalva动作时)下观察和测量膀胱颈的活动度、尿道内口、膀胱颈至耻骨联合下缘的垂直间距、膀胱尿道后角、尿道膀胱连接部移动度等在盆底康复治疗前后的变化。实时二维超声能在Valsalva动作的盆底肌肉收缩时期实时观察盆底解剖结构的变化,而这在评估盆底解剖结构和功能中十分重要。超声检查不能直接诊断尿失禁,但可以结合尿动力学参数和压力性尿失禁的解剖学改变来确诊,帮助临床选择最佳的康复治疗方案。压力性尿失禁患者在最大Valsalva动作时,超声表现为59%的漏斗形尿道内口、膀胱尿道后角>115°或消失、尿道倾斜角增大、膀胱颈至耻骨联合下缘的垂直距离变小等改变[5-6]。前腔室盆腔器官的脱垂,如膀胱膨出,在超声下可表现为尿道向后、向下移位,而且膀胱的后壁弧形可下降至耻骨联合下缘,有些甚至可脱垂到阴道外口[7]。因此,本研究对61例初产妇在产后42 d进行盆底康复治疗,并且以63例进行常规健康教育的初产妇作为对照,采用经阴道口超声进行治疗前后的盆底功能评估,探讨超声在盆底功能康复中的评价效果。
产后42 d实施早期盆底康复可有效改善盆底功能,而应用超声可有效评估盆底功能。本研究结果显示,观察组产后3个月的超声参数BND、PUVA-R、PUVA-S、UVJ-M均明显小于对照组,而观察组的BSD-S、I类肌纤维肌力、II类肌纤维肌力明显大于对照组;观察组产后3个月的BND、PUVA-R、PUVA-S及UVJ-M均较产后42 d明显减小,产后3个月的盆底肌力(I、II类肌纤维肌力)均较产后42 d明显增大。这说明早期盆底康复治疗可提高产妇盆底功能,超声参数指标在一定程度上可反映盆底功能。廖晗甦[8]报道,盆底功能障碍性疾病是由于女性患者在分娩后生殖器官及盆腔组织受到不同程度的创伤或者退化所致,尽管该疾病不具有致命性,但对女性患者的生活质量有较大的影响。若能在产后42 d进行早期盆底康复治疗,则可明显改善女性盆底功能障碍性疾病。然而,该疾病的治疗要求临床医生对病情进行全面的评估,明确肌力受损部位,评估尿失禁和盆腔器官的脱垂位置和程度,这就要借助经阴道口超声,不仅可以显示各腔室的空间和位置关系,而且可以准确判断膨出或脱垂的器官,评估前腔室脱垂者植入网片的位置、移动度、并发症等[9-10]。
[参考文献]
[1] Dixit P,Shek KL,Dietz HP.How common is pelvic floor muscle atrophy after vaginal childbirth?[J].Ultrasound Obstet Gynecol,2014,43(1):83-88.
[2] 祁锋,李环,张巍颖,等.产后盆底康复治疗最佳时机研究现状[J].罕少疾病杂志,2011,18(2):47-49.
[3] 徐繁华,王慧芳,陈华,等.经会阴二维超声观察未育女性前盆腔[J].中国医学影像技术,2012,28(8):1587-1590.
[4] 刘蔚,王慕军.超声成像在盆底功能障碍疾病中的应用现状[J].中国医疗设备,2013,28(12):76-77,56.
[5] Tunn R,Goldammer K,Gau ruder-Burmester A.Pathogenesis of urethral funneling in w omen with stress urinary incontinence assessed by introit al ultrasound[J].Ultrasound Obstet Gynecol, 2005,26(3):287-292.
[6] Dietz HP.Translabial ultrasound in the assessment of pelvic floor and anorectal function in women with defecatory disorders[J].
Tech Coloproctol,2014,18(5):481-494.
[7] Ulrich D,Guzman Rojas R,Dietz HP,et al.Use of a visual analog scale for evaluation of bother from pelvic organ prolapse[J].Ultrasound Obst Gyn,2014,43(2):693-697.
[8] 廖晗甦.早期盆底康复治疗盆底功能障碍性疾病的近期疗效的研究[J].牡丹江医学院学报,2014,35(5):67-68.
[9] Tunn R,Picot A,Marschke J,et al.Sonomorphological evaluation of polypropylene mesh implant s after vaginal mesh repair in women with cystocele or rectocele[J].Ult rasound Obst Gyn,2007,29(4):449-452.
[10] 耿京,唐军,王建六.应用阴道前庭超声方法评估分娩方式对女性盆底的近期影响[J].中华妇产科临床杂志,2009,10(1):23-26.
Ultrasound Evaluation of Early Pelvic Floor Rehabilitation after 42 Days Postpartum Preventing Pelvic Floor Dysfunction
YAN Bing, SUN Lian-yi, TAO Jiu-zhi
Department of Radiology, Maternal and Child Health Hospital of Jiading District in Shanghai, Shanghai 201800, China
Abstract:Objective To explore the application value of ultrasound in evaluation of postpartum 42 days pelvic floor rehabilitation therapy. Methods 124 primipars at 42 d after delivery were chosen and randomly divided into two groups: observation group (61 cases) and control group (63 cases). The observation group carried out pelvic floor rehabilitation therapy, whereas the control group was given conventional health education measures. Fourty-two days and 3 months after delivery, color Doppler ultrasound was performed to compare the ultrasonic parameters and rehabilitation efficacy between the two groups. Results 3 months after delivery, the indexes of BND, PUVA-R, PUVA-S and UVJ-M in the observation group were much lower than the control group (P<0.05), but BSD-S, type I and type II muscle fiber strength in the observation group were much higher than the control group (P<0.01). The indexes of BND, PUVA-R, PUVA-S and UVJ-M in the observation group at 3 months after delivery were much lower than postpartum 42 d (P<0.05). Yet the pelvic floor muscle strength (type I and type II) in the observation group at 3 months after delivery were much larger than postpartum 42 d (P<0.01). Conclusion Primiparas can carry out postpartum 42 d pelvic floor rehabilitation therapy, so as to improve pelvic floor function, prevent the incidences of urinary incontinence and pelvic prolapse. And meanwhile, color Doppler ultrasound can effectively evaluate the pelvic floor function.
Key words:color Doppler ultrasound; pelvic floor rehabilitation; pelvic floor dysfunction; pelvic floor muscle strength
[中图分类号]R445.1;R714.7
[文献标志码]B
doi:10.3969/j.issn.1674-1633.2016.01.018
[文章编号]1674-1633(2016)01-0068-03
收稿日期:2015-04-05
修回日期:2015-05-12
基金项目:上海市嘉定区卫生局课题(KYXM2012-12-09)。